Czerniak złośliwy – leczenie, zasady postępowania, naukowe fakty i statystyki
Słowo zawarte w tytule warszawiakom może kojarzyć się z dwiema rzeczami: średniowiecznym regionem Czerniaków (Polacy poznali go dzięki pięknej książce Jana Warmińskiego z 1861 roku, Pamiątka z Czerniakowa) lub niewdzięcznym nowotworem. Przedmiotem moich rozważań w niniejszej pracy jest ta druga kwestia: choroba, która utrudnia życie tysiącom osób na świecie.
ZMIANY SKÓRNE I ICH BADANIE
Na wstępie należy powiedzieć, że wykwity to zmiany skórne, które towarzyszą chorobie. Wyróżniamy wykwity pierwotne, występujące na początku choroby oraz wykwity wtórne, które pojawiają się na dalszym etapie lub w czasie jej ustępowania. Te pierwsze to np. plamy, bąble, grudki, pęcherze, krosty czy guzy. Do drugich zaliczamy m.in. łuskę, nadżerkę, owrzodzenie, strup i pęknięcie. Różne schorzenia objawiają się odmiennymi zmianami; ad exemplum: grudki występują u osób z łuszczycą, krosty – u osób z trądzikiem, a guzy mogą towarzyszyć nowotworom.
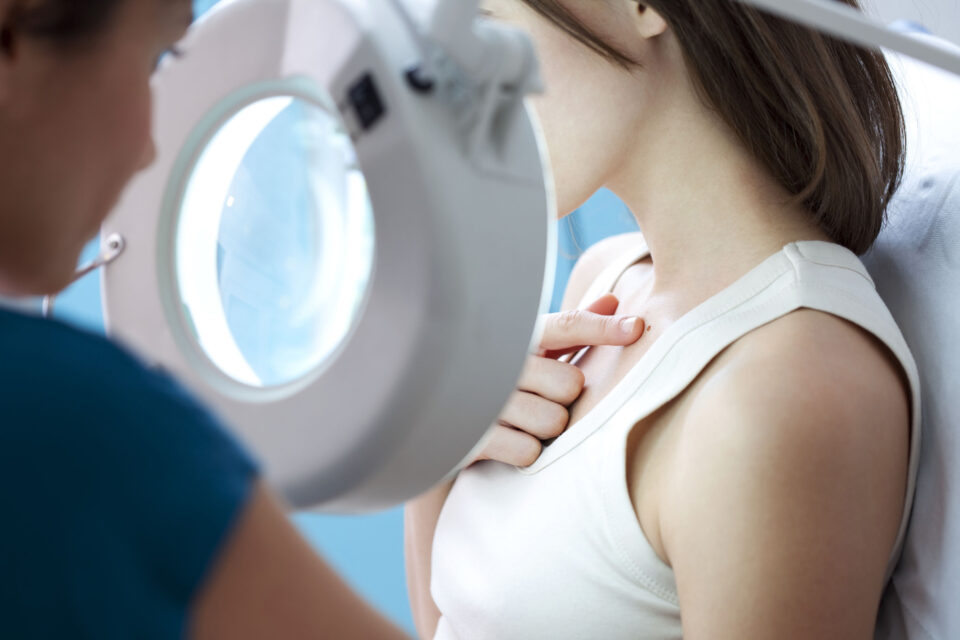
Kluczowe dla wczesnego rozpoznania czerniaka jest badanie, które powinno być wykonywane przez każdego lekarza podczas wizyty pacjenta w ambulatorium lub w trakcie hospitalizacji. Ocenia on wtedy skórę całego ciała, w dobrym oświetleniu, nie zapominając o miejscach trudno dostępnych (głowa, stopy, okolice narządów płciowych).
We wstępnej diagnostyce zalecana jest dermoskopia, która umożliwia poprawę czułości diagnostycznej o ok. 30%. Tzw. trzypunktowa skala dermoskopowa opiera się na podejrzeniu czerniaka w przypadku spełnienia dwu z trzech takich oto kryteriów: 1) asymetrii w obrębie zmiany, 2) atypowej siatki barwnikowej, 3) niebiesko-białego welonu.
W przypadku zespołu znamion atypowych dobrą praktyką jest wykonywanie zdjęć zmian lub całej powierzchni skóry i porównywanie takich fotografii w kolejnych sekwencjach czasowych. Warto też, by pacjenci regularnie (np. co trzy miesiące) w domu mierzyli linijką obserwowane zmiany na skórze. Badania dodatkowe, w celu oceny zaawansowania czerniaka, obejmują: podstawowe testy krwi (morfologia, próby wątrobowe), zdjęcie RTG klatki piersiowej (w projekcji tylno-przedniej i bocznej) oraz ocena USG jamy brzusznej i – ewentualnie – regionalnych węzłów chłonnych.
Do dyspozycji pacjentów jest nowoczesny zabieg wykonywany w warunkach ambulatoryjnych – mowa o laserowym usuwaniu zmian skórnych. Laser emituje mocne światło absorbowane przez wodę, która jest głównym składnikiem tkanek miękkich ciała. Dochodzi do odparowania wody i wypalenia tkanki. Takie zabiegi są korzystne dla pacjentów: rana nie krwawi, ból w trakcie procedury jest niewielki, a gojenie dość szybkie i sprawne.
PIEPRZYKI A CZERNIAK
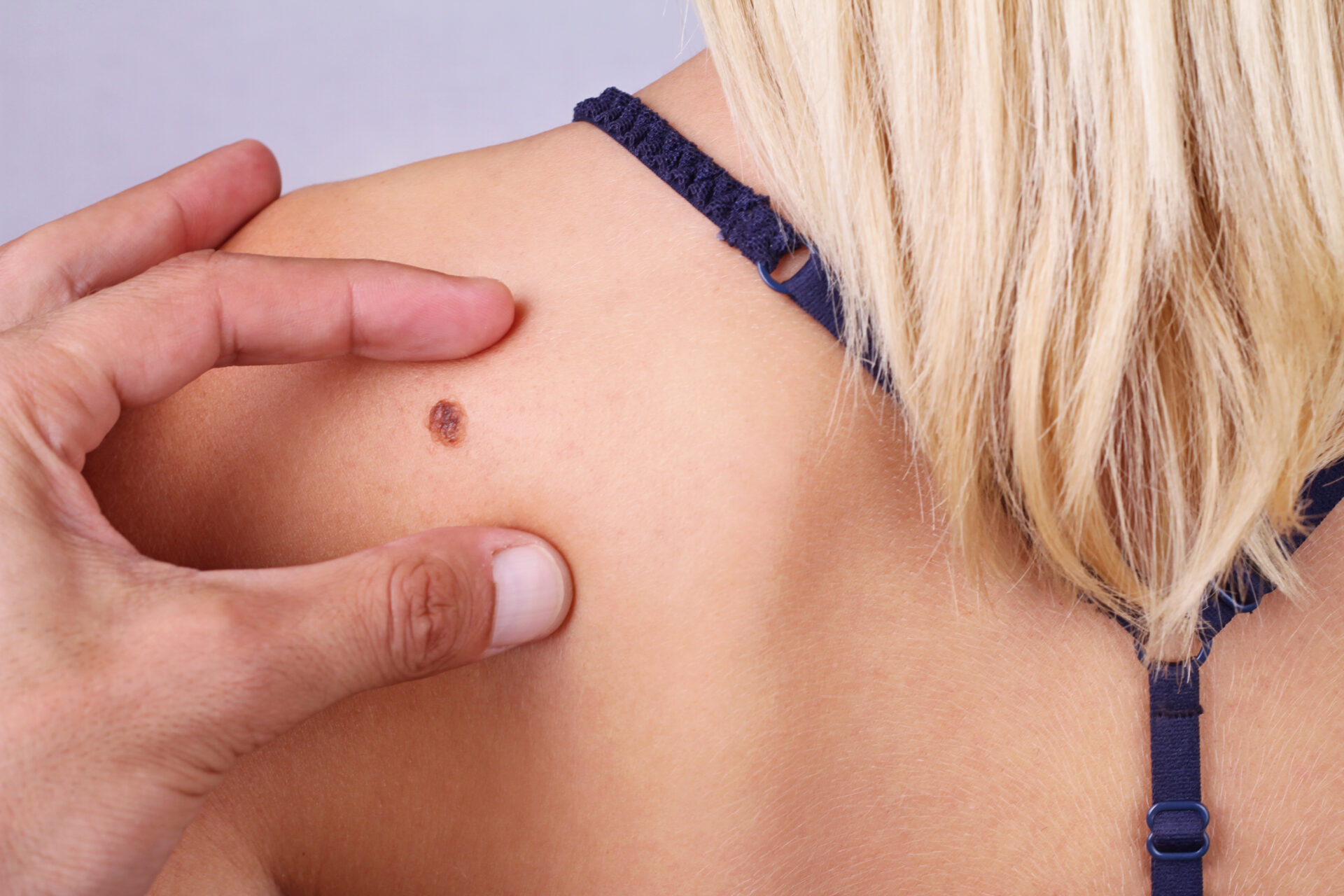
Czy osoby z popularnymi “pieprzykami” są bardziej narażone na zachorowanie? Otóż w zależności od rodzaju pieprzyka, jest on bardziej lub mniej podatny na rozwój nowotworu. Opinia w tej sprawie należy do dermatologa – osoba, która ma wątpliwości powinna się do niego udać. Warto też powiedzieć o tzw. skali ABCDE opisującej prawdopodobieństwo zachorowania. To angielski akronim, gdzie poszczególne litery oznaczają:
- A – asymetrię (asymmetry) – asymetria pieprzyka zwiększa ryzyko nowotworu;
- B – brzegi, granice (borders) – nieregularne brzegi to także większe ryzyko;
- C – kolor (colour) – niejednolita barwa może wskazywać na powstanie czerniaka;
- D – średnicę (diameter) – jeśli pieprzyk ma więcej niż 0,5 cm, może się przekształcić w czerniaka; – E – rozwój (evolution) – zmiana wyglądu znamienia w ciągu trzech miesięcy to także alarmujący sygnał.
Osoby z dużą ilością pieprzyków nie powinny korzystać z solarium, ponieważ zwiększa ono ryzyko zachorowania na czerniaka nawet o 70%. Nawiasem mówiąc: bardzo duża liczba zachorowań w Australii i Stanach Zjednoczonych wynika właśnie ze zbyt długiego opalania (nadmiar promieniowania UV to główna przyczyna rozwoju czerniaka).

WIDEODERMATOSKOPIA
Nowoczesną formą badań jest wideodermatoskopia, która trwa od kilku do kilkunastu minut. Obraz zmian skórnych odtwarzany jest na komputerze, co zwiększa precyzję badania dzięki nawet stukrotnemu powiększeniu i doskonałej jakości obrazu. Możliwe jest porównanie wyglądu kilkukilkunastu zmian skórnych w trakcie jednego badania, a specjalny program dokonuje wstępnej kwalifikacji na znamiona łagodne i złośliwe. Należy jednak pamiętać, że ostateczna diagnoza stawiana jest przez lekarza. W trakcie wizyt kontrolnych lekarz – dzięki obrazom przechowywanym w formie cyfrowej – może sprawdzić, czy zmieniają się wygląd i budowa zmiany skórnej (np. inaczej rozkłada się barwnik). Dynamika zmian jest istotna przy podejmowaniu decyzji o zabiegu chirurgicznym.
Taka forma badania jest niewątpliwie atrakcyjna dla pacjenta: jest bezpieczna, bezbolesna i nie wymaga szczególnego przygotowania.
MIEJSCA WYSTĘPOWANIA
Miejsca występowania czerniaka uzależnione są od obszarów występowania melanocytów – to komórki produkujące melaninę, która chroni przed szkodliwym promieniowaniem UV. Najczęstszą lokalizacją jest skóra (90%), ale ten rodzaj nowotworu pojawia się w różnych miejscach: w błonie śluzowej jamy ustnej (podniebienie, dziąsła), przełyku, okolicach odbytu, na narządach płciowych, a nawet na paznokciach i powiekach. Atakuje również oczy.
W tym kontekście ważne jest, by regularnie – np. raz w miesiącu – oglądać swoje ciało, zwracając uwagę na niepokojące zmiany. Gdy takowe są, należy niezwłocznie udać się do dermatologa bądź onkologa. Renomowane American Cancer Society zaleca dokładne badanie skóry co 3 lata u osób w wieku od 20 do 40 lat, a u tych powyżej 40 roku życia – raz w roku.
SKŁONNOŚCI GENETYCZNE
Zwiększone ryzyko zachorowania na czerniaka u potomstwa osób chorych sugeruje, że predyspozycja genetyczna jest istotnym czynnikiem uczestniczącym w patogenezie nowotworu. Dziedziczny czerniak złośliwy w 25-40% przypadków jest następstwem mutacji w genie CDKN2A, zlokalizowanym na chromosomie 9p21. Otrzymanie uszkodzonego genu od jednego z rodziców zwiększa już ryzyko zachorowania.
Prof. S. Zajączek pisze, że ok. 3-15% wszystkich zdiagnozowanych przypadków czerniaka jest następstwem wystąpienia tej choroby u krewnych. Należy jednak zaznaczyć, że choroby nowotworowe – m.in. czerniak – nie są chorobami stricte dziedzicznymi; dziedziczy się jedynie skłonności do zachorowania.
LECZENIE CZERNIAKA
Z trzech podstawowych nowotworów skóry, czerniak jest najbardziej złośliwy i odporny na leczenie. Skuteczność leczenia melanoma malignum jest ściśle związana z odpowiednio wczesną diagnozą. We wczesnych zmianach, gdy tzw. grubość naciekania nie przekracza 1 mm (pierwszy stopień zaawansowania choroby), wyleczelność wynosi 90-100%; chirurg wycina wtedy czerniaka wraz z sąsiadującą tkanką. Niestety, według statystyk, nawet przy niewielkich zmianach tzw. ogniska pierwotnego na skórze lub błonach śluzowych u ok. 15-20% chorych dochodzi do nawrotu choroby.
Leczenie czerniaka złośliwego jest dość inwazyjne dla organizmu. Rozpoczyna się je od zdiagnozowania typu czerniaka i poziomu zaawansowania choroby. Gdy komórki nowotworowe dotarły do węzłów chłonnych lub innych organów, konieczne jest wycięcie wartowniczych węzłów chłonnych oraz rozpoczęcie leczenia systemowego. Przy zaawansowanym stadium czerniaka stosuje się chirurgię, immunoterapię i radioterapię.
W ostatnim czasie największą nadzieją dla pacjentów z daleko posuniętą chorobą jest immunoonkologia. W jej ramach lekarze stosują leki, które działają nie na komórki nowotworowe, lecz na układ odpornościowy, aby wspomóc go w walce z nowotworem. Immunoonkologia po raz pierwszy znacząco wydłużyła przeżycia pacjentów z rozsianym czerniakiem.
Inną metodą leczenia jest radioterapia. Częstotliwość oddziaływania promieniowania elektromagnetycznego powoduje uszkodzenie tkanek nowotworowych czerniaków. Ta metoda leczenia jest bezbolesna. Niestety, jest też druga strona medalu: zabieg często wymaga kilkudziesięciu powtórzeń, które – choć zabijają komórki rakowe – działają inwazyjnie także na resztę organizmu.
Warto nadmienić, że w przypadku obecności mutacji BRAF w komórkach czerniaka, dostępna jest tzw. terapia celowana molekularnie. Polega ona na stosowaniu leku, który działa bezpośrednio na komórkę nowotworową z tą zmianą genetyczną.
Podstawową i obowiązującą zasadą powinno być postępowanie w ramach wielospecjalistycznych dyscyplinarnych zespołów, których członkowie mają doświadczenie w diagnozowaniu i leczeniu czerniaków.
ZACHOROWALNOŚĆ I ZGONY – STATYSTYKI
Zachorowalność na czerniaka jest zróżnicowana w różnych częściach świata. Z najwyższą muszą mierzyć się Australia (50 przypadków na 100 tys. osób) i Stany Zjednoczone Ameryki (20 przypadków na 100 tys. osób). W Europie zachorowalność jest nieco niższa: największą liczbę chorych odnotowują kraje skandynawskie (9-22 przypadków na 100 tys. osób), a najmniejszą państwa basenu Morza Śródziemnego (3-11 przypadków na 100 tys. osób). Na Starym Kontynencie czerniak jest 9. najczęściej występującym nowotworem.
– W Australii na czerniaka choruje od 8 do 10 razy więcej osób niż w Polsce, ale umiera tyle samo. Tam jest on znacznie wcześniej wykrywany. Australijczycy wiedzą, że należy swoją skórę obserwować i zgłaszają się do lekarza znacznie wcześniej – mówi Piotr Rutkowski, chirurg onkolog. – 80% chorych [w Polsce – P.N.] pokonuje chorobę, ale to i tak gorzej niż w Niemczech czy USA, dlatego że startujemy z gorszego punktu (…) – dodaje.
W Polsce nowotwory te występują stosunkowo rzadko – to ok. 3100 przypadków rocznie (1400 mężczyzn i 1700 kobiet; średnia wieku obu płci wynosi ok. 50 lat). W 2011 roku, przykładowo, najwięcej przypadków zachorowań na czerniaka odnotowano w województwach małopolskim (współczynnik 8,5 – 9,3 na 100 tys. mieszkańców) i pomorskim (7,7 – 8,4 na 100 tys. mieszkańców), a najmniej w województwach podlaskim i lubuskim (5,1 – 5,8 na 100 tys. mieszkańców).
W ostatnich latach, nad Wisłą umierało ok. 700 mężczyzn i ok. 630 kobiet rocznie z powodu czerniaka. W 2011 roku największą liczbę zgonów odnotowano w województwach świętokrzyskim i łódzkim (współczynnik 4,4 – 4,8 na 100 tys. mieszkańców).

FAKTY I MITY DOTYCZĄCE RAKA SKÓRY
- Filtry całkowicie chronią nas przed czerniakiem
MIT. Specjaliści zachęcają ludzi do stosowania kosmetyków z filtrem, jednak metoda ta nie zapewnia 100% ochrony przed szkodliwym promieniowaniem ultrafioletowym.
- Oparzenia z okresu dzieciństwa zwiększają ryzyko raka skóry
PRAWDA. Uważa się, że osoby, które doznały poparzenia słonecznego przed 15. rokiem życia, mają pięciokrotnie wyższe ryzyko zachorowania na czerniaka.
- Czerniaka można usunąć laserem
MIT. Metoda ta może pozbawić lekarzy informacji o tym, gdzie zaczęła się choroba, odsunąć rozpoznanie nowotworu w czasie i nieodwracalnie pogorszyć rokowanie pacjenta.
- Osoby bez znamion nie muszą obawiać się czerniaka
MIT. Osoby takie również są zagrożone – można nawet powiedzieć, że bardziej, bo nie mają zwyczaju regularnego badania skóry czy wzmożonej czujności przed słońcem.
- Czerniak nie musi pojawić się w miejscu, gdzie mamy znamię
PRAWDA. Ponad 50% tych nowotworów powstaje w miejscach całkowicie zdrowej skóry!
CZERNIAK – CIEKAWOSTKI
Pierwszy przypadek czerniaka złośliwego powieki opisano dopiero w 1968 roku. Do chwili obecnej jest to ok…. 50 doniesień! Kazuistyczne przypadki czerniaka w tym miejscu świadczą przede wszystkim o jego złym rokowaniu – zajęcie brzegu powieki jest złym prognostykiem.
Szczególną postacią nowotworu jest czerniak podpaznokciowy. Występuje on częściej u osób, u których w przeszłości zdiagnozowano czerniaka i u tych po 50. roku życia. Najczęściej występuje na paznokciu kciuka lub na paluchu stopy; łatwo pomylić go z grzybicą paznokci.
1 na 100 mieszkańców Europy zachoruje na czerniaka w jakimś momencie swojego życia.
Co godzinę (!) umiera jeden Amerykanin z czerniakiem.
U kobiet czerniak najczęściej pojawia się na podudziu (między kolanem a kostką), a u mężczyzn na skórze pleców. Co ciekawe – i na pewno niezbyt przyjemne – u mężczyzn i kobiet po 65. roku życia czerniak pojawia się najczęściej na twarzy.
BIBLIOGRAFIA
Opracowania:
Marczyńska D., Cichoń M., W poszukiwaniu przyczyn czerniaka, „Wszechświat” 2014, t. 115, nr 4-6.
Zajączek S., Genetyka kliniczna czerniaka, w: Lubiński J. (red.), Genetyka kliniczna nowotworów 2018, Szczecin 2018.
Rutkowski P., Wysocki P.J., Nasierowska-Guttmejer A., Cutaneous melanoma – diagnostic and therapeutic guidelines in 2016, „Oncology in Clinical Practice” 2015, t. 1, nr 1. [korzystałem z polskiego przekładu: Czerniaki skóry – zasady postępowania diagnostyczno-terapeutycznego w 2016 roku]
Dokumenty:
ABCDE samokontroli znamion – ogólnopolski program profilaktyki nowotworów skóry (2017-2023), pacjent.gov.pl (dostęp: 08.09.2020).
Źródła internetowe:
akademiaczerniaka.pl medonet.pl portal.abczdrowie.pl katarzynaosipowicz.pl lasercare.pl poradnikzdrowie.pl medycynaestetyczna.angelius.pl doctormed.pl natemat.pl









 Umów wizytę
Umów wizytę
